◆バランス能力評価の目的
①現在の状態や経過、介入効果を把握するためにバランス能力の程度(バランス能力レベル)を評価すること
②バランス改善に向けた介入に役立てるためにバランス能力が低下している要因(機能が低下している要素)を特定すること
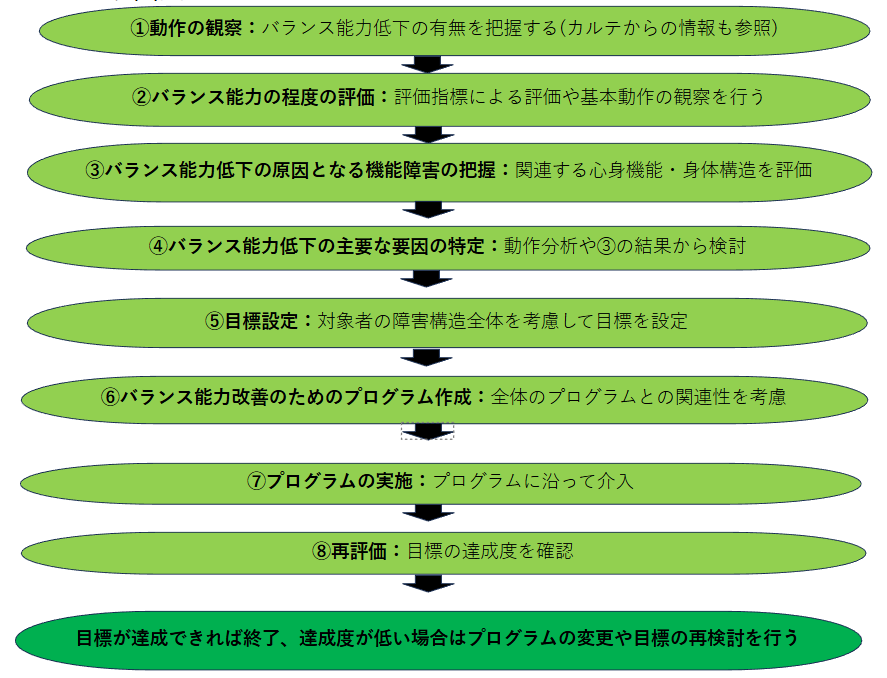
◆バランス能力評価の流れ
◆評価指標
特別な測定機器などを用いずに実施しやすい評価指標として
BBS(FBS)、FR、TUG
が多く用いられている。
BBS
座位や立位での静的な姿勢保持、動作時のバランスを検査する。
検査項目:14項目
最高得点:56点(45点以下の場合、転倒発生率が平均2.7倍となる)
FR
立位でのバランス機能を評価。
カットオフ値:15.3㎝
TUG
立位や歩行時のバランスを評価。
健常者は10秒以内に遂行可能。
カットオフ値:13.5秒
20秒以内であれば屋外外出可能。30秒以上であれば起居動作やADLに介助を要するとされている。
◆基本動作の観察による評価
日常動作の基本となる姿勢・動作には、臥位・座位・立位の姿勢、座位・立位でのリーチ動作、寝返り・起き上がり、起立、歩行、階段昇降などの動作がある。
これらの基本動作を評価することでバランス能力を評価できる。
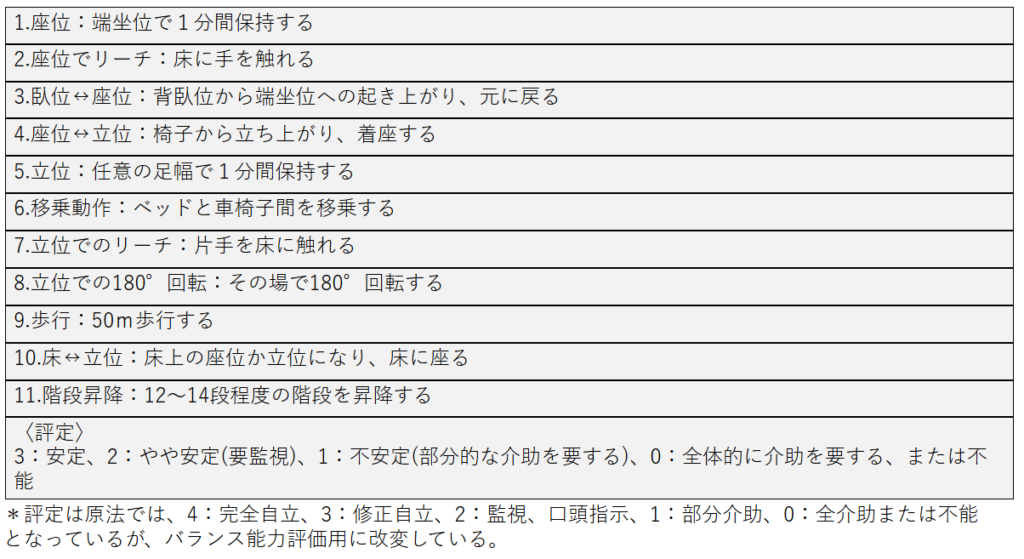
臼田らによる機能的動作尺度は自立度を視点として、完全自立、修正自立、監視、介助または不能の5段階に評価するが、自立度を安定度に置き換えるとバランス能力の評価指標としても利用できる。
機能的動作尺度の評価項目
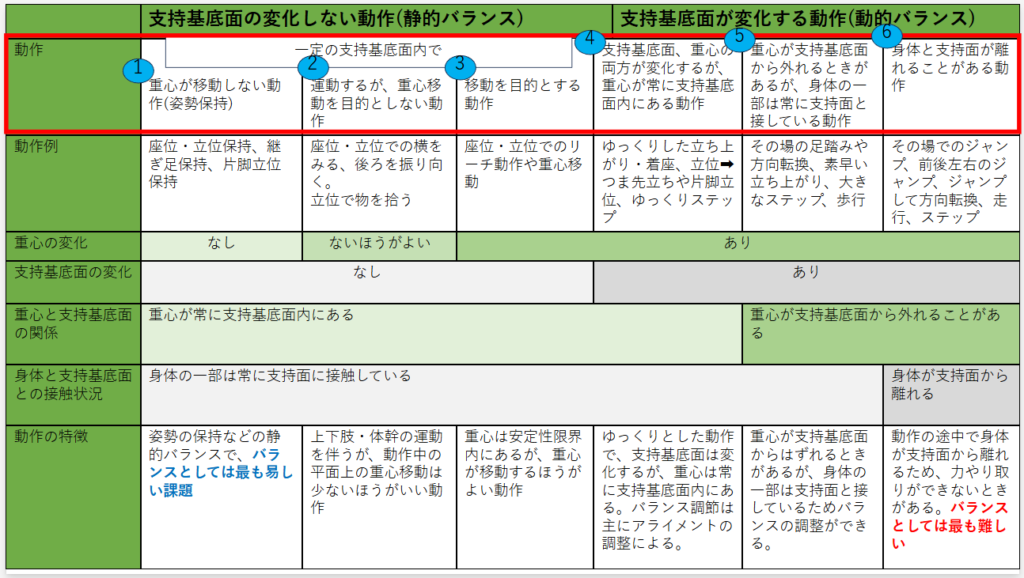
◆重心と支持基底面からみた評価
重心と支持基底面の関係から動作を6つに細分できる。
1.一定の支持基底面内で、重心が移動しない動作(姿勢保持)
2.一定の支持基底面内で、運動するが、重心移動を目的としない動作
3.一定の支持基底面内で、移動を目的とする動作
4.支持基底面、重心の両方が変化するが、重心が常に支持基底面内にある動作
5.重心が支持基底面から外れるときがあるが、身体の一部は常に支持面と接している動作
6.身体と支持面が離れることがある動作
以上の難易度の動作を実行させることで評価やバランス改善のアプローチを考える問題動作も確認できる。
◆立ち直り・平衡反応および外乱刺激による評価
座位や立位で支持面を傾斜させて立ち直り反応を誘発させたり、重心が支持基底面から逸脱するような大きな外乱を加えて平衡反応を誘発させる。
➡反応の有無や程度を観察しバランスを評価。
立位では前方ステップ時に足関節底屈、後方ステップで背屈反応がみられるが、これも平衡反応の一部として評価。
◆動作の時間的な流れに沿った動作分析による評価
動作には開始姿勢と終了姿勢があり、その間に支持基底面が変化したり、運動方向が変化したりする中間姿勢がある。
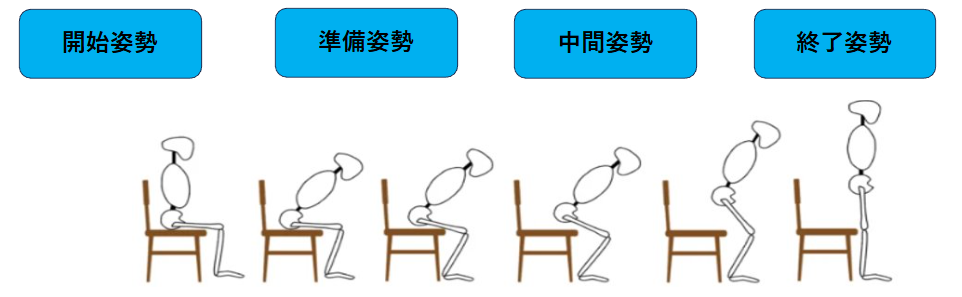
動作の開始から終了までの姿勢変化を観察し、支持基底面と重心の関係、動作のタイミングを中心に動作分析し、動作のどの相でバランスを崩しやすいかを把握すると、バランス改善のアプローチにつなげることができる。
◆介入指向型の評価
バランス能力低下の要因を特定するための評価指標として、BESTestがある。
6つの要素に分類され、点数は0~4段階、全36項目で構成され、合計得点108点。
6つの要素ごとに得点比率(100%換算)を計算し、比率の低い要素がバランス能力低下の要因と考え、アプローチを検討できる。
BESTest

◆質問紙による主観的な評価
FES-I
転倒に対する自己効力感(転倒しない自信がある)を評価。
16項目、1~4点で評価。合計点数64点。
点数が高いほど転倒しない自信がある。
ABC Scale
同じく自己効力感を評価。
16項目、0~100%で評定。
主観的安定度評価尺度
Borg指数を参考に11段階を0~10の数値で評価。
◆重心動揺計を用いた評価
評価の指標としては重心動揺面積や重心の軌跡長などが多用される。
運動失調などのバランス障害のある患者は、姿勢を保持しているときに健常者と比較して身体の大きな動揺がみられる。
しかし、無動の強いパーキンソン病患者はCOPの動揺はそれほど大きくないが、バランスはよくない場合が多いことや、軌跡長と動揺面積は必ずしも比例しないことがある。
筆者らはバランス能力測定の考え方として、
安定性限界が大きくて、重心動揺が小さければ、重心が安定性限界からはずれにくくなるので姿勢の安定性は高くなる。としている。
参考書:バランス障害リハビリテーション より抜粋。
| バランス障害リハビリテーション 障害像を的確にとらえるための基本理論と評価・治療の進め方 [ 望月 久 ] 価格:5,720円(税込、送料無料) (2026/1/12時点) 楽天で購入 |


コメント